Далеко не во всех случаях гайморит (воспалительный процесс в околоносовых синусах) - следствие переохлаждения или проникновения в организм патогенных микробов с воздухом. Пациенты, у которых имеются нездоровые зубы на нижней или верхней челюсти, часто страдают болезнью, схожей с обычным гайморитом. Это одонтогенный верхнечелюстной синусит. Такая патология, хотя и похожа во многом на гайморит, все же от него отличается целым рядом характерных особенностей. Одонтогенный синусит лечится такими же методами, как и другие разновидности синусита.
Специфика и причины возникновения недуга
Хронический одонтогенный гайморит – воспаление слизистой оболочки, а также подслизистого пространства гайморовых околоносовых пазух. Первые симптомы появляются после заражения синуса от больного зуба. Как показывает опыт, в большинстве случаев развитие одонтогенного гайморита связано с некоторыми заболеваниями задних верхних зубов. Это объясняется анатомическими особенностями данной области. Дело в том, что премоляры и моляры (задние зубы) расположены очень близко к гайморовым пазухам и нередко служат источником их инфицирования.
Чаще всего одонтогенный гайморит поражает только одну полость слева или справа в зависимости от места расположения больных зубов. Но воспалительный процесс может переходить и на здоровый синус. Если иммунитет пациента ослаблен, патогенные бактерии создают обширные очаги инфекции в других пазухах – лобных, клиновидных и так далее. В качестве возбудителей одонтогенного гайморита выступают микробы ротовой полости:
- энтерококки;
- диплококки;
- стрептококки;
- стафилококки;
- палочки.
Клиническая практика свидетельствует о том, что заболевание обычно вызывает смешанная микрофлора, то есть одновременно несколько возбудителей.
Итак, мы установили, что инфекция попадает из зуба в гайморову пазуху. Но почему тогда далеко не у всех людей с пораженными зубами возникает такой недуг? Данная патология диагностируется лишь у тех, кто имеет предрасположенность или высокую чувствительность верхнего слоя гайморовых синусов к болезнетворным микробам.
Кроме того, зубной гайморит быстрее развивается в организме со сниженным иммунитетом.
В каких случаях может появляться зубной одонтогенный гайморит? К этому располагают следующие ситуации:

Усиливают риск возникновения болезни некоторые соматические заболевания, которые снижают сопротивляемость организма. Также в группу риска входят люди с чрезмерно близким расположением зубных корней к верхнечелюстным синусам.
Клинические проявления
При возникновении одонтогенного гайморита пациент может чувствовать боль в области, где расположен альвеолярный отросток. Это результат воспалительного процесса. Он развивается как следствие прогрессирования в зубе кариеса или воспаления десны после посещения стоматологического кабинета.
На начальном этапе болезни патогенная микрофлора постепенно поражает гайморову пазуху, создавая в ней инфекционный очаг. На фоне увеличения интенсивности воспаления появляется сильная отечность слизистой синуса. Отверстие, соединяющее пазуху с носовой полостью, сужается. Из-за этого естественное вентилирование синуса прекращается. В нем активно скапливается назальный секрет, что создает благоприятные условия для развития болезнетворных бактерий, а потом – и гнойных очагов.
Острый одонтогенный гайморит, симптомы которого трудно спутать с признаками другой болезни, проявляется следующим образом:

Если больной своевременно не обратится к врачу, который не устранит первопричину такого недуга (больной зуб), патология трансформируется в хроническую форму. Ее симптомы выражены слабо: наблюдается плохое самочувствие, быстрая утомляемость, усталость, боль в пораженном зубе. Нередко появляются гнойные выделения из носа. Обоняние многократно ухудшается, а то и вовсе пропадает.
Обострение одонтогенного типа может спровоцировать даже незначительное переохлаждение, грипп, ОРВИ и некоторые другие сезонные заболевания.
Терапия
Ограничивать лечение одним только устранением инфекции в верхнечелюстном синусе нельзя. Нужно обратить внимание на санирование (оздоровление) ротовой полости. В противном случае микробы из больных зубов будут время от времени проникать в околоносовые пазухи. А это прямой путь к переходу острой формы гайморита в хроническую. Потому врачи рекомендуют пациенту с таким диагнозом безотлагательно отправиться к стоматологу для полного вылечивания всех пораженных зубов.
Только на финальном этапе санации полости рта следует приступать непосредственно к терапии самого гайморита. Лечение предполагает следующие меры:
Профилактические меры
 Чтобы быть полностью здоровым и уверенным в нормальном состоянии гайморовых пазух, необходимо постоянно соблюдать гигиену ротовой полости – своевременно лечить больные десны и зубы. Мы рекомендуем не реже одного раза в 6 месяцев посещать кабинет стоматолога. Лучше отдавать предпочтение проверенному и квалифицированному специалисту с большим опытом работы.
Чтобы быть полностью здоровым и уверенным в нормальном состоянии гайморовых пазух, необходимо постоянно соблюдать гигиену ротовой полости – своевременно лечить больные десны и зубы. Мы рекомендуем не реже одного раза в 6 месяцев посещать кабинет стоматолога. Лучше отдавать предпочтение проверенному и квалифицированному специалисту с большим опытом работы.
По возможности следует отказаться от механического удаления зубов. Такая операция нередко становится главной причиной развития гайморита одонтогенного типа. Кроме того, она негативно сказывается на жевательной способности челюсти.
Старайтесь не посещать места большого скопления людей в периоды эпидемий гриппа и ОРВИ. Не забывайте периодически пить иммуномодулирующие препараты и витамины для усиления защитных функций организма. Не прерывайте курс медикаментозного лечения при первых признаках улучшения. Всегда до конца вылечивайте заболевания верхних дыхательных путей. Употребляйте натуральную пищу, больше гуляйте, ведите здоровый образ жизни, и вы сможете предотвратить различные недуги.
К наиболее широко используемым при диагностике синусита можно отнести традиционные клинические и лабораторные методы (биохимические, бактериологические, цитологические, морфологические исследования), а также общепринятые методы обследования полости носа, рта и зубов (риноскопию, пункцию верхнечелюстной пазухи, различные виды рентгенографии, электродиагностику зубов). Из новых методов и специальных исследований к ним можно добавить иммунологические, аллергологические, ультразвуковые исследования (эхо-графия), эндоскопию, термометрию, флюорографию, компьютерную томографию. Риноскопия. Проводится при помощи лобного рефлектора и носового зеркала. Передняя риноскопия— метод, позволяющий объективно оценить внешний вид, состояние, цвет слизистой оболочки, локализацию, вид отделяемого, наличие характерной для синусита гнойной полоски в среднем носовом ходе. Пункция верхнечелюстной пазухи. Проводится через нижний носовой ход или переднюю стенку пазухи. Используется для диагностики, лечения, обеспечения эвакуации содержимого и возможности многократного воздействия на слизистую оболочку пазухи лекарственными средствами. Разработаны специальные канюли и другие инструменты, позволяющие дренировать верхнечелюстную пазуху на длительное время или на весь период лечения. Рентгенография. При воздушном затемнении пазухи оно обычно неоднородно, имеется просветление в центре пазухи. При наличии в пазухе жидкости, опухоли затемнение, как правило, однородное. Можно отметить, горизонтальный уровень жидкости или очертания опухоли, если она заполняет только часть пазухи. Интенсивное, но неоднородное затемнение имеет место при полипоматозе. Затемнение на почве отека слизистой оболочки менее интенсивное. Однако характер жидкости (кровь, гной, экссудат) определить невозможно. Рентгенологически не удается дифференцировать также характер воспаления. Большое значение имеет сравнение изменений в динамике (прогрессирующих или регрессирующих). Рентгенологическими особенностями оперированных придаточных пазух является затемнение. Объясняется это тем, что на месте удаленной слизистой оболочки в пазухе образуется толстый слой рубцовой ткани, которая в большинстве случаев покрыта плоским эпителием. Внутриротовая рентгенографи зубов. С помощью внутриротовой рентгенограммы можно определить состояние кости в периапикалыюй области корней подозрительного или причинного зуба, характер и размеры этих изменений, состояние краев деструкции кости, наличие резорбции корня, пломбировочного материала, отношение его к верхушкам корней, недостатки пломбирования корней, наличие в корнях инородных тел, состояние этой части альвеолярного отростка, характер взаимоотношения верхушек корней с дном верхнечелюстной пазухи. Более информативна ортопантомография челюстей. Она дает возможность получать развернутый и увеличенный снимок. Контрастная рентгенография. Контрастное вещество вводится через полость носа путем прокола, через послеоперационное соустье, через свищ или лунку удаленного зуба. Используется масляный раствор иодолипола. С помощью контрастной рентгенографии можно определить форму и размеры пазухи, состояние слизистой оболочки (отек, наличие полипов), костных стенок, опухоли и кисты. Компьютерная томография (КТ). Позволяет изучить форму, размеры, структуру и положение различных органов, их соотношение с другими органами и тканями. Она основана на принципе создания рентгеновского изображения органов и тканей с помощью ЭВМ. КТ полости носа, придаточных пазух и носоглотки применяется для диагностики доброкачественных и злокачественных опухолей, кистозных образований. Большую ценность представляет КТ в диагностике опухолей малых размеров, а также опухолей, маскированных хроническим воспалением верхнечелюстных пазух и недоступных другим методам.
Ультразвуковая диагностика. В основе диагностики воспалительных явлений лежит следующий принцип: поскольку в норме верхнечелюстные пазухи воздухоносны, ультразвук через их полость не проходит. Если же имеется выпот, то он вытесняет воздух, создавая благоприятные условия для прохождения ультразвука до задней стенки пазухи, от которой и поступает конечный импульс. Эндоскопия - дает возможность осветить и осмотреть пазуху изнутри, не вскрывая костной стенки, позволяет выполнять эндоназальные малотравматичные операции. Электроодонтометрия. Исследуется электровозбудимость пульпы зубов, обращенных в сторону соответствующей пазухи. Морфологические исследования. Используются гистологические, гистохимические и цитологические исследования. Достаточно информативным является цитологическое исследование промывных вод из верхнечелюстной пазухи. Клиника острого одонтогенного синусита. Жалобы на тяжесть и боль в соответствующей половине лица. Боль иррадиирует в лобную, затылочную и височную области, а также верхние зубы. Отмечается заложенность соответствующей половины носа и ослабление обоняния; выделение слизи из ноздри на больной стороне и затруднение дыхания; общая вялость, повышение температуры тела, нарушение сна. Объективно отмечается отечная, болезненная при пальпации щека, слизистая оболочка полости носа гиперемирована и отечна; под средней раковиной - гнойный экссудат. Перкуссия зубов на больной стороне болезненна. Перкуссия по скуловой кости также болезненна. На рентгенограмме определяется завуалированность или резкое затемнение верхнечелюстной пазухи. При пункции пазухи через нижний носовой ход или по переходной складке можно получить гнойный экссудат. В крови определяется лейкоцитоз, увеличение СОЭ. Клиника хронического одонтогенного синусита. Проявляется гнойным отделяемым из соответствующей половины носа, нередко со зловонным запахом, нарушением носового дыхания,односторонней головной болью и чувством тяжести в голове, парестезиями и болью в области разветвлений верхнечелюстного нерва. На рентгенограмме обнаруживается понижение прозрачности пазухи. Принципы лечения одонтогенных синуситов. 1. Устранить одонтогенную причину, вызвавшую синусит. 2. Обеспечить целенаправленное интенсивное лечение антисептиками, способствуя ликвидации воспалительного процесса в пазухе. Для этого применяются: а) инстилляция сосудосуживающих средств в нос; б) промывание пазухи антисептическими растворами с учетом результатов бактериологического исследования отделяемого; в) физиотерапевтическое лечение: УВЧ-терапия, ЛУЧ-2, флюктуирующие токи; г) рациональное положение головы и тела, обеспечивающее естественный отток из пазухи. 3. Десенсибилизирующая терапия (10% раствор хлорида кальция внутривенно, внутрь - димедрол, гистаглобулин, дипразин, диазолин). 4. Иммунокоррекция - экстракт алоэ, фибс, общее УФО. 5. Антибиотикотерапия с учетом чувствительности микрофлоры. 6. По строгим показаниям проводить оперативное лечение: удалять только измененную и сохранять малоизмененную и здоровую слизистую оболочку пазухи, создавать соустье с полостью носа, при необходимости закрывать ороантральное сообщение, по возможности восстанавливать переднюю костную стенку пазухи. 7. Проводить неотложное хирургическое лечение в случаях обострения хронического синусита с тенденцией к распространению на прилегающие пазухи и нарастающими явлениями интоксикации, угрожающими жизни больного. Хирургическое лечение.
Операция Колдуэлла-Люка. Эта операция радикальная. Предусматривает широкое вскрытие пазухи, выскабливание всей слизистой оболочки пазухи и создание искусственного сообщения между пазухой и полостью носа через нижний носовой ход.
Этапы операции. Проводится разрез по переходной складке через слизистую оболочку до кости, от бокового резца до третьего моляра. Слизисто- надкостничный лоскут тупо отслаивают от кости в пределах клыковой ямки до края грушевидного отверстия. С помощью долота и молотка производится отверстие в передней стенке пазухи, которое расширяют для хорошего обозрения пазухи. Затем выскабливают всю слизистую оболочку пазухи, соблюдая осторожность на верхней стенке, где находится нижнеглазничный канал с сосудисто-нервным пучком, и на нижней, где близко располагаются верхушки корней верхних зубов. Удаляют часть медиальной стенки и слизистой оболочки пазухи и создают окно в нижний носовой ход. Пазуху тампонируют и конец тампона выводят в соответствующую ноздрю.
В последующем из-за травматичности операции Кондуэлла-Люка были разработаны другие методики оперативных вмешательств.
Операция Денкера (1905) состоит в том, что при формировании соустья скусывают край грушевидного отверстия, удаляют часть медиальной стенки, создавая широкое сообщение между носом и полостью пазухи. А. Ф. Иванов (1931) предложил более щадящую операцию и удалял только явно измененную слизистую оболочку, сохраняя при этом неизмененную. В.О.Рудаков (1934) предложил вертикальный разрез при проведении ревизии верхнечелюстной пазухи. Необходимость такого подхода связана с тем, что одним из недостатков горизонтального разреза является нарушение иннервации слизистой оболочки альвеолярного отростка, десен, зубов, верхней губы, щеки и носа.
Многие авторы считают противоестественным и травматичным разрушение передней костной стенки, когда мягкие ткани щеки, лишенные опоры, впоследствии втягиваются в сторону пазухи и вместе с рубцами образуют в пазухе перемычки или заполняют ее, приводя к рецидиву и необходимости повторной операции. Поэтому имеется большое количество предложений о костно-пластическом восстановлении передней стенки пазухи после наружной антротомии. Г. Н. Марченко (1968) с целью костной пластики передней стенки пазухи после выпиливания трепаном пластинки круглой формы и вмешательства на пазухе пластинку реплантировал на прежнее место и укреплял кетгутовыми швами через заранее проделанные отверстия. В последнее время применяются эндоназальные методики оперативного лечения с использованием эндоскопических методов.
Дифференциальная диагностика одонтогенного
и риногенного синусита.
|
Признак |
Одонтогенный синусит |
Риногенный синусит |
|
Источник инфекции |
Местный воспалительный очаг одонтогенной природы, периодонтит, периостит, остит, остеомиелит, нагноившиеся одонтогенные кисты, ретенированный зуб, повреждение дна пазухи |
Экзогенная общая инфекция полости носа: вирусная, аденовирусная |
|
Клиническая форма воспаления |
Превалирует первично-хроническое воспаление, возможно обострение хронического синусита, очень редко острый синусит |
Начало всегда в виде катарального остро-го синусита. Может переходить в хрони-ческую форму |
|
Локализация и распростране-ние |
Обычно односторонний, ограниченный процесс на дне верхнечелюстной пазухи, очень редко диффузный |
Процесс в основном диффузный, как правило, захватывает обе верхнечелюстные и другие придаточные пазухи |
|
Сообщение верхне-челюстной пазухи с полостью рта |
Очень часто сопровождается сообщением с полостью рта на месте удаленного причинного зуба. Открытая форма синусита. |
Сообщение с полостью рта всегда отсутствует. Закрытая форма синусита |
Перфорация верхнечелюстной пазухи. Классификация перфораций по А.К.Левенец (1966). 1. Перфорация одонтогенного происхождения в ре¬зультате удаления зубов: а) перфорации дна, осложненные или неосложненные синуситом; б) перфорации с проталкиванием корня или зуба в пазуху, осложненные или неосложненные синуситом; в) перфорации по поводу одонтогенных кист, ослож¬ненные или не осложненные синуситом; г) перфорации при остеомиелите, осложненные или не осложненные синуситом. Причины, способствующие перфорации: анатомические предпосылки, патологические процессы в области верхушки корня зуба, не¬правильное, грубое удаление зубов. Г. В.Кручинский (1991) выделяет следующие виды перфораций: 1. случайная и предполагаемая; 2. распознанная и нераспознанная; 3. неосложненная и осложненная; 4. перфорация с законченной и незаконченной операцией удаления зуба.
Случайная перфорация - неожиданное для врача и для больного вскрытие дна верхнечелюстной пазухи в момент удаления зуба. Под предполагаемой перфорацией необходимо понимать вскрытие дна верхнечелюстной пазухи, которое врач предвидел и, естественно, психологически готов к определенным действиям. Под распознанной понимают перфорацию дна верхнечелюстной пазухи, которая выявлена сразу после удаления зуба. Встречаются случаи, когда перфорация дна верхнечелюстной пазухи, возникшая в результате удаления зуба, остается нераспознанной, т. е. не замеченной как врачом, так и больным. Обнаруживается она обычно позже в связи с периодическим попаданием воздуха или жидкости из полости рта в нос, с появлением признаков хронического воспаления верхнечелюстной пазухи, скудного отделяемого из носа, отделяемого из лунки зуба. Неосложненная перфорация - в анамнезе клинически и рентгенологически нет признаков синусита. Наоборот, осложненной является перфорация дна пазухи, сопровождающаяся явными клиническими признаками синусита: выделением из лунки экссудата или гноя, затемнением соответствующей половины верхнечелюстной пазухи на рентгенограмме, данными риноскопии, анамнеза и других средств диагностики. Перфорация с законченной операцией удаления зуба. При этом подразумевается повреждение слизистой оболочки дна верхнечелюстной пазухи в момент удаления зуба, который извлечен без остатка. При перфорации с незаконченной операцией удаления зуба речь идет о ситуации, когда при удалении зуба повреждена слизистая оболочка дна пазухи, но сама операция незавершена, остался корень или часть зуба, попавшие в пазуху. Клинические признаки перфорации верхнечелюстной пазухи. Субъективные признаки: жалобы на необычные ощущения: попадание воздуха в полость носа; изменение тембра голоса, признаки ринолалии. Объективные признаки: выделение крови из носа после удаления зуба; выделение из лунки удаленного зуба крови с пузырьками воздуха; выделение большого количества гноя из лунки; при зондировании пуговчатый зонд проникает гораздо выше, чем длина лунки зуба. Зонд свободно перемещается в стороны; при промывании через лунку жидкость попадает в нос. Ротовая проба: при зажатии пальцами ноздрей и попытке надуть щеки воздух со свистом выходит в рот через лунку, выделяется кровь с пузырьками газа. Носовая проба: при попытке надуть щеки воздух выходит через нос и щеки надуть не удается. Необходимо иметь в виду, что прохождение воздуха в пазуху и нос или рот может быть затруднено вследствие полипоматоза, грануляций, наличия большой кисты, опухоли или другой патологии верхнечелюстной пазухи. Лечебная тактика при наличии перфорации верхнечелюстной пазухи направлена на сохранение сгустка. Для этого необходимо: а) ушить края лунки зуба или закрыть сформировавшееся сообщение с верхнечелюстной пазухой лоскутом, выкроеным со щеки. Производить платическое закрытие соустья возможно в течение первых 48 часов после перфорации или в период от 2 до 8 недель; б) прикрытие лунки зуба тампоном; при этом нельзя тампонировать лунку зуба на всю глубину; в) использование пластинок, прикрывающих отверстие от попадания содержимого полости рта. Возможно самопроизвольное заживление лунки зуба и закрытие перфорационного отверстия. При наличии воспалительного процесса в верхнечелюстной пазухе или при проталкивании корня зуба в пазуху наряду с пластикой соустья проводят антротомию и ревизию пазухи.
Хронический челюстной синусит (или гайморит) — это воспаление слизистой оболочки, выстилающей каверну придаточных полостей носа. Возбудителями заболевания, в большинстве случаев, являются бактериальные инфекции (чаще всего стрептококк), а также вирусы и грибки.
Гайморов синус
В случае перехода воспалительного процесса в хроническую форму происходит закрытие (обструкция) соустья полости (выводного отверстия), что ведет к накоплению в ней слизи и обострению воспалительного процесса.
Хронический верхнечелюстной синусит подразделяется на несколько видов (для каждого из которых характерны свои специфические симптомы):
- Гнойный (отечный и гипертрофический)
- Отечно-катаральный
- Аллергический
- Слизисто-гнойный (смешанный)
- Одонтогенный (вызванный инфекцией из кариозных зубов)
Причины развития хронического синусита
Как правило, главной причиной, вызывающей верхнечелюстной синусит, является длительный по времени (или острый, возникающий через какие-либо промежутки времени) воспалительный процесс в гайморовой пазухе. Если он затрагивает одну полость, то ставится диагноз «односторонний (левосторонний или правосторонний) синусит», если обе – «двусторонний синусит».
Помимо бактерий и вирусов, к заболеванию могут привести и ушибы лица, патологии перегородки носа, попадание в пазуху инородного тела (например, материала для пломбирования зубов). Нахождение неподалеку от гайморовой полости чужеродного предмета может также вызвать симптомы этого заболевания.
Еще следует помнить, что хроническую стадию течения синусита может вызвать и несвоевременное или неадекватное лечение при диагнозе « ». При этом симптомы, свидетельствующие о том, что недуг приобрел признаки хронического заболевания, будут следующие:
- Головная боль (особенно по вечерам)
- Общая слабость
- Заложенность носа
- Снижение обоняния
- Выделение из носовых ходов слизистого или слизисто-гнойного экссудата
Также верхнечелюстной хронический синусит и острый гайморит дифференцируются по признаку отсутствия высокой температуры тела и пульсирующей боли, которая характерна только для второго варианта течения синусита. А причиной, вызвавшей острый гайморит, может быть и обычный насморк.
Особенности течения хронического синусита

Диагностика на основе симптомов
В случае наступления хронической стадии болезни, ее течение и лечение протекают довольно длительно. Больной постоянно жалуется на слабость и выделение из носа гноя с неприятным запахом. Чаще всего врачи диагностируют односторонний (правосторонний или левосторонний) верхнечелюстной синусит (скопление гноя происходит только в одной полости). Возможным осложнением хронического течения синусита может быть образование полипов в носу, с нарушением нормального процесса дыхания и деформацией слизистой оболочки. Если вовремя не разобраться в причинах, вызывающих эти симптомы, то разрастаясь, полипы могут заполнить всю носовую раковину.
Для правильной постановки диагноза, врач должен собрать всю возможную информацию о причинах и протекании синусита (анамнез), а также тщательно изучить симптомы у конкретного пациента. В дополнение к личному осмотру больного может быть назначен рентген, прокол и промывание обеих носовых полостей (как при постановке диагноза «двусторонний гайморит», так и «односторонний»). Лечение проводится медикаментозно или хирургически.
Необходимо понимать, что такие симптомы, как наличие гноя в гайморовых пазухах в совокупности с разрастающимися полипами могут свидетельствовать и о заболевании решетчатых или лобных пазух носа. В случае если через полчаса после промывания пазух от гноя, он появляется там опять, то можно предположить наличие воспалительного процесса в лобных пазухах (фронтит) и изменить лечение.
Лечение хронического синусита
Чтобы победить верхнечелюстной хронический синусит, нужно, в первую очередь, восстановить слизистую оболочку пазух. Этого можно добиться с помощью мер, направленных на повышение иммунитета, который окажет неоценимую помощь организму в борьбе с болезнетворными микроорганизмами, вызвавшими неприятные симптомы.
Также пристальное внимание уделяется восстановлению дренажно–вентиляционной функции гайморовой пазухи, то есть необходимо удалить из полости болезнетворный экссудат и стимулировать восстановительные процессы в слизистой оболочке.
Антибиотики являются обязательной составляющей правильной терапии при постановке диагноза «хронический (острый) верхнечелюстной гайморит». Чаще всего лечение происходит с помощью антибиотиков широкого спектра действия: «Аугментин», «Панклав», «Амоксициллин» и другие.

Правосторонний одонтогенный гайморит
Среди современных методов, хорошо зарекомендовавших себя при лечении синусита, можно выделить фотодинамический. Гайморова пазуха прокалывается тонкой иглой под местным наркозом. Через иглу в полость впрыскивается фотодинамический раствор (с активным кислородом) и проводится специальный светодиод. А уже через светодиод, с помощью полупроводникового лазера, на пораженную поверхность подаются лучи света.
При взаимодействии фотоактивного раствора с фотонами лазера синтезируются атомы синглетного кислорода, улучшающие состояние слизистой оболочки пазух и нейтрализующие болезненные симптомы синусита.
В целом, лечение таким методом способствует:
- Сокращению сроков лечения синусита
- Отказу от оперативного вмешательства
- Развитию стойкой ремиссии или наступлению выздоровления
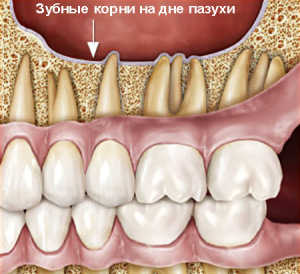
Острое воспаление слизистой верхнечелюстного гайморита могут провоцировать воспалительные заболевания зубов. Определенную роль в развитии гайморита играют особенности строения полости, расположение корней зубов относительно дна гайморова синуса.
Предрасполагающими факторами одонтогенного верхнечелюстного синусита являются увеличенные по сравнению с нормой размеры гайморовой пазухи. В среднем верхнечелюстная околоносовая пазуха располагается над лунками 5-го, 6-го, 7-го зубов.
Но иногда гайморова полость значительно больше и располагается над корнями зубов, начиная с 4 и до 8 зуба – зуба мудрости. Отмечаются размеры гайморовой пазухи, распространяющиеся до клыка – 3-го зуба.
Вклад в развитие одонтогенного гайморита вносит и толщина перегородки, отделяющей корни зубов верхней челюсти от дна верхнечелюстной пазухи.
Толщина костной перегородки варьирует, является индивидуальной особенностью анатомического строения. Иногда перегородка истончена, представлена только надкостницей и слизистой оболочкой, а может доходить до 1 см в толщину.
 Одонтогенный гайморит возникает в тех случаях, когда гранулема зуба или гранулирующий периодонтит разрушают костную перегородку и вовлекают в воспаление слизистую оболочку верхнечелюстной пазухи.
Одонтогенный гайморит возникает в тех случаях, когда гранулема зуба или гранулирующий периодонтит разрушают костную перегородку и вовлекают в воспаление слизистую оболочку верхнечелюстной пазухи.
С другой стороны, хирургическое лечение верхнечелюстной пазухи может привести к повреждению нерва, иннервирующего пульпу одного из зубов верхней челюсти. Слишком энергичное вмешательство может вызвать воспаление пульпы с последующим некрозом ткани зуба.
Особенно опасно активное вмешательство при тонкой костной перегородке между дном пазухи и корнями зубов. В подобном случае возможно перфорирование дна гайморовой полости, образование луночного свища.
Вызвать перфорацию дна гайморовой полости может удаления зуба. Гайморит после удаления зуба возникает в случае проникновения бактерий в гайморову пазуху из полости рта. Это становится возможным при истонченной костной перегородке между полостью и корнями зубов.
Стадии воспаления при зубном гайморите
 Острое воспаление гайморового синуса начинается с серозного воспаления внутренней выстилки пазухи, состоящей из слизистой и подслизистой оболочек. Капилляры подслизистого слоя расширяются, переполняются кровью, слизистая отекает, секреция слизи увеличивается.
Острое воспаление гайморового синуса начинается с серозного воспаления внутренней выстилки пазухи, состоящей из слизистой и подслизистой оболочек. Капилляры подслизистого слоя расширяются, переполняются кровью, слизистая отекает, секреция слизи увеличивается.
Отек слизистой перекрывает отток слизи из синуса, способствует застойным явлениям, создает условия для развития микрофлоры и присоединения бактериальной инфекции.
Деятельность патогенной микробиоты приводит к переходу одонтогенного серозного гайморита в гнойный одонтогенный гайморит.
Острый одонтогенный гайморит при неправильно выбранной схеме лечения переходит в хроническую форму. одонтогенный гайморит протекает годами, обостряясь при снижении иммунитета.
Симптомы одонтогенного гайморита
Симптомы одонтогенного гайморита немногим отличаются от гайморита, вызванного другими причинами. Как и при верхнечелюстных синуситах другой этиологии, при зубном гайморите наблюдаются:

Для гнойного одонтогенного гайморита характерна высокая температура, нарастающая интоксикация, слабость. Больной постоянно чувствует неприятный запах изо рта, дышит ртом.
К общим для гайморитов любого происхождения симптомам добавляются боль со стороны зубов, воспринимаемая часто, как стоматологическая.
Боль при одонтогенном гайморите проецируется обычно на 5-ый и 6-ой зубы (см. фото). Жалобы на зубную боль возможны также при . В этом случае боль проецируется на 4-ый и 5-ый зуб верхней челюсти.

Нередко подобные боли приводят к ошибочному диагнозу, удалению пломбы или даже зуба. В историях болезни при одонтогенном гайморите подобные случаи встречаются достаточно часто.
Подобные боли, отдающие в зуб, могут служить предвестниками рака верхней челюсти. Стоматологическое вмешательство, особенно удаление зуба, провоцирует ускорение разрастания воспаленной ткани, развития рака.
Диагностика
Одонтогенный гайморит диагностируют с помощью рентгеновского обследования верхней челюсти, гайморова синуса, зубов верхней челюсти. Диагноз устанавливают по рентгенографическим снимкам:
- зубов верхней челюсти;
- панорамного снимка верхней челюсти;
- верхнечелюстной пазухи.
 Точные данные предоставляет конусно-лучевая томограмма верхней челюсти. Достоверным способом диагностики при одонтогенном гайморите является эндоскопическое исследование. Обследование проводят через устье выводного отверстия гайморова синуса.
Точные данные предоставляет конусно-лучевая томограмма верхней челюсти. Достоверным способом диагностики при одонтогенном гайморите является эндоскопическое исследование. Обследование проводят через устье выводного отверстия гайморова синуса.
Хирург-отоларинголог с помощью эндоскопа под визуальным контролем исследует состояние слизистой оболочки синуса.
Миниатюрные размеры эндоскопа позволяют использовать прибор при перфоративном одонтогенном гайморите, вводить эндоскоп в отверстие, чтобы обследовать и лечить полость под визуальным контролем.
Лечение одонтогенного гайморита
 При симптомах острого перфоративного одонтогенного гайморита больного лечат хирургическим способом. Под общей анестезией в амбулаторных условиях больному удаляют гной из пазухи.
При симптомах острого перфоративного одонтогенного гайморита больного лечат хирургическим способом. Под общей анестезией в амбулаторных условиях больному удаляют гной из пазухи.
После вмешательства больному назначают для восстановления состояния слизистой, промывания носа, физиотерапевтические процедуры.
По показаниям назначают курс антибиотиков, противовоспалительных препаратов, витаминотерапию.
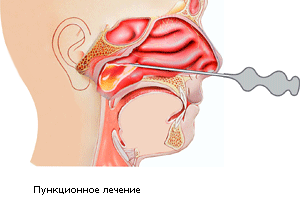 При лечении хронического одонтогенного синусита делают пункцию гайморова синуса, ставят дренажную трубку и через нее вводят непосредственно в гайморову пазуху лекарственные растворы с антибактериальными препаратами, антисептиками.
При лечении хронического одонтогенного синусита делают пункцию гайморова синуса, ставят дренажную трубку и через нее вводят непосредственно в гайморову пазуху лекарственные растворы с антибактериальными препаратами, антисептиками.
В случае неэффективности консервативных мер при лечении одонтогенного гайморита, делают хирургическую операцию на гайморовой полости, убирают все некротические ткани, санируют верхнечелюстную пазуху.
Осложнения
Отсутствие лечения при одонтогенном гайморите может привести к флегмоне глазницы, внутричерепным осложнениям, абсцессу мозга, сепсису.
Профилактика
Регулярное посещение стоматолога, своевременное санирование зубов, соблюдение гигиены полости рта служат надежной профилактикой одонтогенного гайморита.
Прогноз
Прогноз благоприятный при соблюдении предписаний доктора и регулярном врачебном осмотре.
Синусит признан сегодня самым распространенным ЛОР заболеванем, требующим тщательной диагностики и квалифицированной медицинской помощи. Одной из разновидностей этого недуга является острый воспалительный процесс гайморовых (верхнечелюстных) пазух. В медицине этот недуг характеризуется, как одонтогенный верхнечелюстной синусит и представляет собой распространившееся на слизистую оболочку носовых пазух воспаление.
При отсутствии своевременного лечения болезнь поражает надкостницу и костную ткань. Диагностировав одонтогенный синусит, лечение проводит стоматолог, хирург или отоларинголог, в зависимости от состояния больного и причин возникновения заболевания.
Верхнечелюстной синусит (гайморит) классифицируют по нескольким основным направлениями и разделяют на хронический и острый. В первом случае заболевание может протекать от 3-4 недель до нескольких месяцев, во втором – 2-3 недели.
По природе и форме воспалительного процесса верхнечелюстной синусит бывает продуктивный (возникает на фоне имеющихся полипов, кистозных образований, гиперпластических отклонений) и экссудативный (образование в пазухах катаральной, гнойной или серозной жидкости).

Кроме того, патологическому процессу присуще разбиение на группы, в зависимости от природы и причин, вызвавших болезнь:
- Одонтогенный. Развивается на фоне стоматологических проблем человека. По статистике виновниками процесса становятся зубы, коренная система которых развитее в верхнечелюстных пазухах
- Риногенный синусит. Возникает на фоне хронических ринитов, грипп, скарлатины, кори, вирусных и инфекционных заболеваний
- Травматический. Причины возникновения – механические изменения в костной системе лицевой области черепа
- Аллергический. Характеризуется отеком слизистой оболочки носа, в связи с периодически возникающими аллергическими реакциями
- Гематогенный. Инфицирование гайморовых пазух через капилляры и кровеносные сосуды.
При диагностике так же выявляется локализация синусита. Заболевание может развиваться в одной из пазух (правосторонний или левосторонний синусит) или охватить обе – двусторонний синусит.
По своей природе однотогенный синусит бывает двусторонним лишь в тех случаях, когда верхние дыхательные пути инфицированы бактериями. Односторонний однотогенный синусит (гайморит) встречается чаще и возникает на фоне инфицирования зубов или носоглотки.
Причины заболевания
Одна из основных причин развития верхнечелюстного гайморита – заболевания ротовой полости и стоматологические проблемы. К таким относится остеомиелит, образование гнойных выделений или воспалительных процессов в области коренных зубов и клыков, периодонтит. Врачи отмечают случаи, когда патология развивается на фоне неправильного лечения или удаления зубов (травматизм или неаккуратность при пломбировании или удалении моляров).
Воспалительный процесс поражает десна, затем надкостницу верхней челюсти, а затем, быстро распространяясь, переходит в область гайморовых пазух. Возбудителями инфекции становятся стрептококки, стафилококки, диплококки, энтерококки.
В медицинской практике имеются случаи, когда болезнь начинала развиваться на фоне банального несоблюдения гигиены полости рта. Если больной игнорировал плановые профилактические посещения стоматолога, вовремя не устранял такие патологические явления, как кариес или разрушение зуба, воспалительный процесс быстро распространялся на корни зубов верхней челюсти.
Также читают:
В процессе удаления зуба могла возникнуть непредвиденная ситуация, связанная с нарушением целостности перегородки, разделяющей околоносовые пазухи и челюсть. Это так же является причиной того, что инфекция может достигнуть гайморовых пазух. То же случается, когда происходит неквалифицированное пломбирование зуба. Если лекарственный материал помещен слишком глубоко в корневой канал, он так же может вызвать воспаление.
Предотвратить развитие болезни может своевременное обращение к стоматологу и в тех случаях, когда у ребенка наблюдается неправильный рост коренных зубов. При таком аномальном явлении может развиться пародонтит, и, как следствие – быть инфицирование придаточных пазух.
Одонтогенный синусит – очень опасное заболевание, требующее незамедлительного лечения. Несвоевременное обращение к специалистам может вызвать такие серьезные недуги, как менингит, воспаление мозга или его абсцесс.
Симптомы
Первым признаком начинающегося синусита является заложенность носа. Но поскольку такое состояние люди, чаще всего, относят к распространенным респираторным и вирусным инфекциям, начиная лечить насморк традиционными методами, болезнь прогрессирует. Применение сосудосуживающих препаратов способно лишь на время приостановить течение болезни и прочистить носовые проходы, со временем возобновив или даже обострив ситуацию.
Основными ярко выраженными симптомами верхнечелюстного однотогенного синусита становятся болевые ощущения. На фоне повышенной температуры (в основном, при ) возникает нестерпимая боль в области гайморовых пазух, которая остро ощущается во время наклонов или поворотов головы. Так же болевые ощущения проявляются при пальпации в области переносицы и верхней челюсти со стороны заложенной пазухи носа.
Как правило, болезнь проявляет себя именно с той стороны лица, где имеется больной зуб или явные повреждения челюсти. Со временем симптоматика меняется, больной начинает ощущать дискомфорт во время еды, на фоне повышенной температуры возникает интоксикация организма, нарушается или вовсе пропадает обоняние.
Со стороны проблемного моляра появляется тяжесть, из ноздри вытекает гнойный секрет. Такие явления провоцируют изменения формы лица – появляется ярко выраженная отечность. В процессе развития начинается слезоточивость, ведь, как известно, слезные протоки являются продолжением носовой полости, а если она забита, то закупоривается слезный канал.
Диагностика
Диагностировать заболевание может только специалист, консолидирующий клиническую картину, результаты осмотра и лабораторных исследований.
При осмотре врач отмечает визуальные признаки воспаления десен в области проблемного зуба, отек слизистой оболочки полости рта и носа в той части, где инфицирована придаточная верхнечелюстная пазуха.
Кроме того, специалист возьмет на анализ выделения из носа. Это особенно важно в случаях, когда в секрете отмечаются признаки гнойной слизи, поскольку лечить гнойный гайморит можно лишь полностью удостоверившись в диагнозе.
Риноскопия относится к самым важным и достоверным методам определения стадии и формы развивающего синусита. Отоларинголог, проводящий осмотр, обязательно определит состояние слизистой оболочки носа, возможность возникновения заболевания на фоне смещения носовой перегородки или образования аденоидов и полипов.
Обязательным для назначения эффективной медикаментозной терапии является прохождение пациентом магнитно-резонансной и компьютерной томографии. Снимки, определяющие степень поражения гайморовых пазух и перегородок, дадут возможность врачу адекватно оценить ситуацию. После этого специалист выносит решение – будет ли лечение консервативным или потребует хирургического вмешательства.
Лечение
Лечение хронического или острого синусита терапевтическими методами предусматривает прием сосудосуживающих препаратов на фоне активной группы антибиотиков:
- Назальные капли Галазолин, Нафазоли или Ксилометазолин помогают быстро устранить отечность слизистой оболочки носа, открыв пути для лучшего дренажа патогенных выделений
- Пенициллиновая группа – Ампициллин, Амоксициллин.
- Цефалоспорины – Цефалексин, Цефазолин
- Макролиды – Эритромицин, Азитромицин.
- Местные антибактериальные средства – Биопарокс.
Это основные лекарственные формы и медикаменты, принимающие участие в лечении. Антибиотики при этом может назначить только врач. Острые стадии синусита при таком комплексном лечении отступают уже через 5-7 дней.
Кроме того, для активизации процессов и быстрого достижения эффектов врачом обязательно назначается промывание носа. Эта процедура используется практически при любых формах синусита или гайморита, особенно, если речь идет о лечении маленьких детей. Для промывания используются такие растворы, как АкваМарис, Солевой раствор, Фурациллин, настои антисептических трав – Зверобой, Подорожник, Ромашка.
При хронической форме протекания болезни прием антибиотиков может продолжаться длительное время, а в крайних случаях специалистом назначается операция. Цель такого подхода – освободить носовой проход для извлечения из гайморовых пазух гнойного секрета.
Очень важно помнить, что крайние меры применяются врачами лишь в тех случаях, когда болезнь запущена, и под угрозу ставится не только ваше здоровье, но и жизнь. Поэтому при первых же признаках насморка, болевых ощущений в области челюсти, полости рта или переносицы – сразу же обращайтесь к специалисту. Вовремя поставленный диагноз и назначенное лечение помогут избежать ряда серьезных последствий.
